 بیماری پارکینسون ناشی از اختلال عملکرد مغز است که باعث از دست دادن تدریجی کنترل عضلات می شود. علائم پارکینسون در اوایل بیماری، خفیف است و گاهی اوقات حتی نادیده گرفته می شود. علائم مشخص بیماری عبارتند از: لرزش، خشکي یا سفتی (صلبیت)، حرکت دادن کند بدن و تعادل ضعیف. پارکینسون در اصل فلج لرزشی نامیده می شد، اما همه کسانی که مبتلا به پارکینسون هستند این علائم را ندارند.
بیماری پارکینسون ناشی از اختلال عملکرد مغز است که باعث از دست دادن تدریجی کنترل عضلات می شود. علائم پارکینسون در اوایل بیماری، خفیف است و گاهی اوقات حتی نادیده گرفته می شود. علائم مشخص بیماری عبارتند از: لرزش، خشکي یا سفتی (صلبیت)، حرکت دادن کند بدن و تعادل ضعیف. پارکینسون در اصل فلج لرزشی نامیده می شد، اما همه کسانی که مبتلا به پارکینسون هستند این علائم را ندارند.

پیشرفت پارکینسون
در برخی از افراد علائم این بیماری به آرامی در مدت بیشتر از 20 سال تکامل می یابد.اگر درمان بیماری زودتر شروع شود، ظهور علائم آن سالها به تعویق می افتد. حدود 5 تا 10 درصد از موارد این بیماری در سنین قبل از 50 سالگی رخ می دهد.

نشانه های اولیه پارکینسون
نشانه های اولیه پارکینسون ممکن است خفیف باشد و با دیگر نشانه ها اشتباه گرفته شوند. این علائم عبارتند از:
- تکان دادن خفیف انگشت دست، پا، یا لب
- خشکی عضلات و مفاصل و مشکل در راه رفتن
- با زحمت بلند شدن از صندلی
- دست خط شلوغ و کج و معوج
- حالت دولا شدگی یا خمیدگی
- حالت سرد و بی حس چهره ، در گفتگوهای جدی

علائم: لرزش
لرزش، علامت اولیه بیماری پارکینسون است که حدوداً 70 ٪ از افراد مبتلا به این بیماری آن را دارند. لرزش معمولاً در انگشت يا دست وقتی که بیمار در حال استراحت است، مشاهده می شود و در زمانی که بیمار از دستش استفاده می کند ، متوقف می گردد. معمولا لرزش به صورت مرتب است که معمولا چهار تا شش ضربه در هر ثانیه دارد و یا به صورت مالیدن چیزی در بین انگشت شصت و اشاره بروز می کند.
لرزش همچنین می تواند نشانه ای از دیگر بیماری ها باشد، بنابراین به تنهایی نمی تواند نشانه ای از پارکینسون باشد.

علائم: کم تحرکی
افراد پیر ، به صورت طبیعی کم تحرک می شوند. اما اگر کم تحرکی آنها ناشی از پارکینسون باشد ، رندگی روزمره آنها را مختل می کند. وقتی که آن ها می خواهند حرکت کنند، بدنشان درست جواب نمی دهد، یا ممکن است ناگهان متوقف شوند. پیاده روی ثابت و چهره "ساکن و بی احساس" که ناشی از کم تحرکی است گاهی اوقات در افراد مبتلا به پارکینسون یافت می شود.

علائم: اختلال تعادل
حالت خمیدگی و دولاشدن درافراد مبتلا به پارکینسون با افتادگی شانه و جلو بردن سرشان تدریجا بیشتر می شود.. معمولا آنها با مشکل تعادلی روبرو می شوند که این امر موجب افزایش خطر سقوط آنها است.

علائم: سفتی و خشکی
خشکی وقتی رخ می دهد که غضلات سفت شده و در حالت استراحت قرار نمی گیرند. برای مثال، بازوهای شخص هنگامی که در حال راه رفتن است نوسان نمی کنند. ممکن است بیمار دچار گرفتگی عضلات یا درد ماهیچه باشد. اغلب افراد مبتلا به پارکینسون تجربه سفتی یا صلبیت را دارند.

سایر علائم
سایر علائم نیز شایع هستند، اما همه افراد مبتلا به پارکینسون آن را ندارند. این علائم ممکن است شامل:
- بی قراری در خواب یا خستگی در هنگام روز
- صدا های شیرین یا گفتار های نامعلوم و بریده
- مشکل بلعیدن غذا
- مشکلات حافظه و سردرگمی یا زوال عقل
- پوست های چرب و شوره سر
- یبوست

تشخیص پارکینسون
به طور کلی اسکن مغز برای تشخیص پارکینسون استفاده نمی شود اما ممکن است برای رد کردن وجود سایر بیماری ها در فرد استفاده شود. به جای آن، پزشک ممکن است معاینه های زیر را انجام دهد:
- ضربه زدن به هر پنچ انگشت یا پا برای بررسی کندی حرکتی شما
- میزان استراحت یا سکون دست یا معاینه لرزش دست
- حرکت دادن گردن، بازوها، و پاها برای بررسی خشکی یا سفتی (در این معاینه باید عضلات خودتان را شل کنید)
- حفظ ایستادگی، درحالی که به آرامی از پشت کشیده می شوید تا پزشک میزان تعادل شما را بررسی کند

پارکینسون و لرزش ذاتی
در صورتی که دچار لرزش هستید، اما هیچ یک از علائم دیگر پارکینسون مانند سفتی(صلبیت) و یا کندی حرکتی را ندارید، لرزش شما ممکن است خوش خیم باشد. این لرزش ها ارثی بوده و بسیار شایع تر از پارکینسون است. در این حالت هر دو دست فرد به یک اندازه می لرزد. و برخلاف پارکینسون، لرزش دست ها در هنگام کار و حرکت بیشتر می شود. لرزش ذاتی به لوودوپا -داروی رایجی که در درمان پارکینسون استفاده می شود - پاسخ نمی دهد، اما احتمالا با داروهای دیگر درمان می شود.

چه کسانی در معرض ابتلا به این بیماری هستند؟
متوسط سن شروع 62 سالگی است، اما کسانی هم که بیشتر از 60 سال دارند تنها 2 ٪ تا 4 ٪ احتمال ابتلا به این بیماری را دارند. داشتن سابقه خانوادگی، خطرابتلا به این بیماری را برای شما افزایش می دهد. مردان نسبت به زنان، یک و نیم برابر بیشتر احتمال ابتلا به پارکینسون را دارند.

چه عواملی باعث ابتلا به این بیماری می شود؟
یک منطقه کوچک در ساقه مغز که جسم سیاه نامیده می شود حرکات ما را کنترل می کند. در بيماری پارکينسون، سلول ها در جسم سیاه ماده شیمیایی به نام دوپامین - که کمک به ارتباط سلول های عصبی می کند- را تولید نمی کنند. وقتی این سلول های مولد دوپامین مردند، مغز فرمان های لازم ، برای اینکه چگونه و چه موقع شخص حرکت کند را صادر نمی کند.

گروه ترجمه مجله پزشکی مادر، سینا حدادپور
منبع: webmd.com

 کمردرد یکی از شایعترین تجربیات انسانها در سراسر جهان بوده و هر کس حداقل یک بار این تجربه این نوع دردها را در زندگی خود داشته است. قسمت پایینی کمر که از زیر دندهها شروع میشود، ناحیه کمری نامیده میشود. دردهای این قسمت میتوانند بسیار شدید شده و باعث شوند هر نفر چند روز از محل کار خود غیبت کند. خوشبختانه در اکثر موارد، این دردها به فاصله چند روز بهبود پیدا میکنند، در غیر این صورت روش های موثری برای درمان این دردها وجود دارد.
کمردرد یکی از شایعترین تجربیات انسانها در سراسر جهان بوده و هر کس حداقل یک بار این تجربه این نوع دردها را در زندگی خود داشته است. قسمت پایینی کمر که از زیر دندهها شروع میشود، ناحیه کمری نامیده میشود. دردهای این قسمت میتوانند بسیار شدید شده و باعث شوند هر نفر چند روز از محل کار خود غیبت کند. خوشبختانه در اکثر موارد، این دردها به فاصله چند روز بهبود پیدا میکنند، در غیر این صورت روش های موثری برای درمان این دردها وجود دارد. از دردهای مفاصل همراه با رماتیسم مفصلی، درد دست ها است که یکی از شایع ترین و خسته کننده ترین آنها به شمار می رود. در واقع بیش از 90 درصد افراد مبتلا به رماتیسم مفصلی حداقل یکی از علایم مربوط به دست را دارند. طی 2 سال پس از مرحله تشخیص بیماری، بیش از دو سوم بیماران محدودیت استفاده از دست را تجربه خواهند کرد. دکتر کتی پالمر پزشک ورزش درمانی در نیوتاون می گوید: «رماتیسم مفصلی به مفاصل حمله کرده، التهاب ایجاد می کند و در نتیجه مفاصل را سفت و متورم می کند. این بیماری مفاصل کوچک تر مانند مفاصل دست، پا و گردن را مورد هجوم قرار دهد. به این دلیل است که درد دست در میان بیماران رماتیسم مفصلی بسیار شایع است». دکتر پالمر می افزاید: «در صورت عدم درمان، درد در نهایت می تواند باعث ایجاد مشکلات بزرگتر شود. درد دست و سفتی آن اغلب هنگام صبح تشدید یافته و برای چند ساعت ادامه می یابد». با پیشرفت بیماری، بیماران ممکن است با تغییر شکل در انگشتان -به دلیل تخریب تاندون و مفاصل توسط بیماری- مواجه شوند. نتیجه: کارکرد کلی دست کاهش یافته و سفتی و ناراحتی برای بیمار افزایش پیدا می کند.
از دردهای مفاصل همراه با رماتیسم مفصلی، درد دست ها است که یکی از شایع ترین و خسته کننده ترین آنها به شمار می رود. در واقع بیش از 90 درصد افراد مبتلا به رماتیسم مفصلی حداقل یکی از علایم مربوط به دست را دارند. طی 2 سال پس از مرحله تشخیص بیماری، بیش از دو سوم بیماران محدودیت استفاده از دست را تجربه خواهند کرد. دکتر کتی پالمر پزشک ورزش درمانی در نیوتاون می گوید: «رماتیسم مفصلی به مفاصل حمله کرده، التهاب ایجاد می کند و در نتیجه مفاصل را سفت و متورم می کند. این بیماری مفاصل کوچک تر مانند مفاصل دست، پا و گردن را مورد هجوم قرار دهد. به این دلیل است که درد دست در میان بیماران رماتیسم مفصلی بسیار شایع است». دکتر پالمر می افزاید: «در صورت عدم درمان، درد در نهایت می تواند باعث ایجاد مشکلات بزرگتر شود. درد دست و سفتی آن اغلب هنگام صبح تشدید یافته و برای چند ساعت ادامه می یابد». با پیشرفت بیماری، بیماران ممکن است با تغییر شکل در انگشتان -به دلیل تخریب تاندون و مفاصل توسط بیماری- مواجه شوند. نتیجه: کارکرد کلی دست کاهش یافته و سفتی و ناراحتی برای بیمار افزایش پیدا می کند.




















 افراد مبتلا به روماتیسم مفصلی ممکن است دچار درد سندرم تونل کارپال و مچ دست شوند.
افراد مبتلا به روماتیسم مفصلی ممکن است دچار درد سندرم تونل کارپال و مچ دست شوند. درد مفصل ران را جدی بگیرید!
درد مفصل ران را جدی بگیرید! تمامی افراد هر از چند گاهی دچار گلودرد می شوند؛ گاهی اوقات لوزه های درون دهان، عفونت پیدا می کنند. اما، لوزه ها تنها غدد آسیب پذیر درون دهان شما نیستند. لوزه های سوم که در قسمت بالاتر درون دهان (پشت بینی و در سقف دهان) قرار دارند نیز می توانند دچار عفونت شوند. لوزه های سوم متورم و بزرگ (که التهاب لوزه سوم خوانده می شود) می تواند دردناک بوده و کار تنفس را دشوار کند. اما لوزه های سوم چیستند؟
تمامی افراد هر از چند گاهی دچار گلودرد می شوند؛ گاهی اوقات لوزه های درون دهان، عفونت پیدا می کنند. اما، لوزه ها تنها غدد آسیب پذیر درون دهان شما نیستند. لوزه های سوم که در قسمت بالاتر درون دهان (پشت بینی و در سقف دهان) قرار دارند نیز می توانند دچار عفونت شوند. لوزه های سوم متورم و بزرگ (که التهاب لوزه سوم خوانده می شود) می تواند دردناک بوده و کار تنفس را دشوار کند. اما لوزه های سوم چیستند؟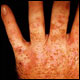 پی.سی.تی نقص آنزیم دی کربوکسیلاز اروپورفیرینوژن است. التهاب پوستی در مناطقی از پوست که در معرض نور خورشید قرار دارد مثل دست یا صورت ایجاد می شود. پوست در این نواحی ممکن است ملتهب شود یا بعد از زخم شدن کنده شود. ممکن است افزایش رشد مو و حتی تیره یا ضخیم شدن پوست نیز پیش بیاید. علایم عصبی و شکمی جزء مشخصات پی.سی.تی نیستند.
پی.سی.تی نقص آنزیم دی کربوکسیلاز اروپورفیرینوژن است. التهاب پوستی در مناطقی از پوست که در معرض نور خورشید قرار دارد مثل دست یا صورت ایجاد می شود. پوست در این نواحی ممکن است ملتهب شود یا بعد از زخم شدن کنده شود. ممکن است افزایش رشد مو و حتی تیره یا ضخیم شدن پوست نیز پیش بیاید. علایم عصبی و شکمی جزء مشخصات پی.سی.تی نیستند.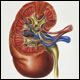 تعریف بیماری مزمن کلیه : به کاهش تدریجی و پیش رونده عملکرد کلیه در طی سالیان متوالی که منجر به نارسایی کلیه میشود گفته میشود.
تعریف بیماری مزمن کلیه : به کاهش تدریجی و پیش رونده عملکرد کلیه در طی سالیان متوالی که منجر به نارسایی کلیه میشود گفته میشود. 